EMR và EHR là gì? So sánh chi tiết và những khác biệt quan trọng
Trong thời đại công nghệ số hóa, hồ sơ y tế điện tử đã trở thành một phần không thể thiếu trong ngành chăm sóc sức khỏe. Từ những tập hồ sơ giấy dày cộp, hệ thống y tế đã chuyển mình sang các phiên bản số hóa như EMR (Hồ sơ y tế điện tử) và EHR (Hồ sơ sức khỏe điện tử). Tuy nhiên, sự khác biệt giữa EMR và EHR thường gây nhầm lẫn cho nhiều người, từ nhân viên y tế đến bệnh nhân.
Bài viết này của Bacsi247 sẽ làm rõ khái niệm, vai trò, lợi ích và sự khác biệt chính giữa EMR và EHR, giúp bạn hiểu rõ hơn về hai hệ thống quan trọng này. Mục tiêu là mang đến cái nhìn toàn diện để bạn dễ dàng áp dụng hoặc lựa chọn giải pháp phù hợp trong thực tế.

Nội dung bài viết
EMR là gì? (Electronic Medical Record - Hồ sơ y tế điện tử)
Định nghĩa EMR
EMR, viết tắt của Electronic Medical Record (Hồ sơ y tế điện tử), là phiên bản số hóa của bệnh án giấy truyền thống. Đây là hệ thống lưu trữ thông tin y tế và lâm sàng tiêu chuẩn từ một cơ sở y tế cụ thể, chẳng hạn như phòng khám hoặc bệnh viện. EMR bao gồm các dữ liệu quan trọng như:
- Bệnh sử và lịch sử y tế.
- Chẩn đoán và phương pháp điều trị.
- Danh sách thuốc, lịch tiêm phòng, tiền sử dị ứng.
- Kết quả xét nghiệm và ghi chú của bác sĩ.
Theo bác sĩ từ Phòng khám Phú Cường, EMR chủ yếu được các nhà cung cấp dịch vụ y tế sử dụng để chẩn đoán và điều trị bệnh nhân. Hệ thống này đảm bảo tài liệu được lưu trữ chính xác và toàn diện, hỗ trợ quá trình chăm sóc hiệu quả trong phạm vi một phòng khám.
Sự phát triển của EMR
Hành trình của EMR bắt đầu từ những năm 1960 với các hồ sơ y tế "hướng đến vấn đề". Khi máy tính xuất hiện trong các bệnh viện và phòng khám, việc ghi chép thủ công dần được thay thế. Đến khi Internet phát triển, EMR trở thành công cụ quan trọng để lưu trữ và chuyển giao thông tin y tế một cách nhanh chóng.
Mục tiêu của việc sử dụng EMR
EMR không chỉ đơn thuần là công cụ số hóa mà còn hướng đến "sử dụng có ý nghĩa" (Meaningful Use), với các mục tiêu như:
- Cải thiện chất lượng, an toàn và hiệu quả chăm sóc.
- Giảm sự khác biệt về sức khỏe giữa các nhóm dân cư.
- Tăng cường sự phối hợp chăm sóc và cải thiện sức khỏe cộng đồng.
- Đảm bảo quyền riêng tư và bảo mật thông tin y tế.
Ưu điểm của EMR
- Đối với bệnh nhân: Giảm lỗi y tế, chăm sóc nhanh hơn, theo dõi dữ liệu dài hạn, cải thiện chẩn đoán, tăng cường bảo mật và hỗ trợ quyết định dựa trên bằng chứng.
- Đối với cơ sở y tế: Tiết kiệm không gian, tối ưu hóa quy trình, giảm chi phí quản lý, tích hợp dễ dàng với bệnh viện, nhà thuốc, phòng xét nghiệm, đồng thời hỗ trợ nghiên cứu và giám sát chất lượng.
“Ví dụ thực tế: EMR có thể tự động kiểm tra tương tác thuốc, phát hiện lỗi vận hành nhanh chóng và mang lại lợi ích tài chính như giảm chi phí lao động.”
Hệ thống EMR
EMR là trung tâm của hoạt động lâm sàng, hỗ trợ:
- Xử lý thanh toán và bảo hiểm. Lên lịch hẹn và chia sẻ thông tin nội bộ.
- Cập nhật thông tin bệnh nhân theo thời gian thực.
- Tích hợp các quy định mới như HIPAA 5010 hay ICD-10.
Thông tin trong EMR bao gồm bệnh sử, chẩn đoán, thuốc, dị ứng, xét nghiệm và ghi chú bác sĩ – tất cả được tùy chỉnh theo nhu cầu của phòng khám.

EHR là gì? (Electronic Health Record - Hồ sơ sức khỏe điện tử)
Định nghĩa EHR
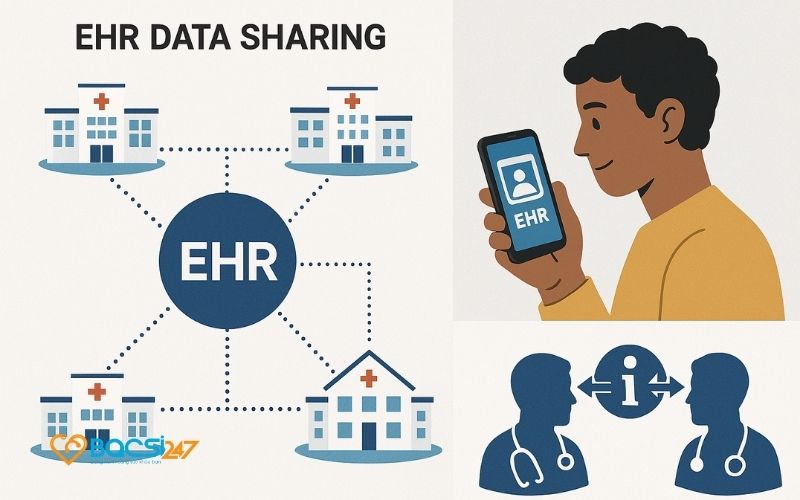
EHR (Electronic Health Record - Hồ sơ sức khỏe điện tử) mở rộng hơn EMR. Đây là bộ sưu tập toàn diện dữ liệu sức khỏe của một cá nhân, được thu thập từ tất cả các bác sĩ và cơ sở y tế liên quan đến quá trình chăm sóc. EHR không chỉ giới hạn trong một tổ chức mà có thể chia sẻ giữa nhiều cơ sở, mang lại thông tin đầy đủ hơn để chẩn đoán và điều trị.
Khác với EMR, EHR tập trung vào tổng thể sức khỏe của bệnh nhân, vượt ra ngoài dữ liệu lâm sàng tiêu chuẩn.
Lợi ích của EHR
- Chia sẻ thông tin: Dữ liệu từ một cơ sở y tế có thể được truy cập bởi các bác sĩ khác, đảm bảo chăm sóc liên tục.
- Tham gia của bệnh nhân: Bệnh nhân có thể xem hồ sơ, theo dõi sức khỏe và tham gia tích cực hơn.
- Phối hợp chăm sóc: Tất cả thành viên trong nhóm y tế đều có thông tin mới nhất, hỗ trợ chăm sóc lấy bệnh nhân làm trung tâm.
“Ví dụ thực tế: Thông tin dị ứng nghiêm trọng được bác sĩ cấp cứu truy cập ngay lập tức, hoặc kết quả xét nghiệm gần đây hỗ trợ bác sĩ chuyên khoa.”
Ý nghĩa của EHR
- Đối với người dân: Quản lý thông tin sức khỏe suốt đời và chia sẻ dễ dàng tại mọi cơ sở y tế.
- Đối với cơ sở y tế: Cung cấp dữ liệu đầy đủ cho bác sĩ, hỗ trợ chăm sóc toàn diện theo nguyên lý y học gia đình.
Dữ liệu trong EHR
EHR lưu trữ toàn bộ lịch sử y tế, từ dị ứng thời thơ ấu đến hình ảnh MRI. Dữ liệu được tổ chức ở định dạng rời rạc, có thể truy vấn cho nhiều mục đích, như ra quyết định dựa trên bằng chứng (EBP).
Mô hình EHR
Tại Việt Nam, theo Quyết định 831 của Bộ Y tế, EHR bao gồm thông tin hành chính, tiền sử, tiêm chủng, khám lâm sàng và cận lâm sàng, hướng tới xây dựng hệ thống y tế kết nối toàn quốc.
Sự khác biệt chính giữa EMR và EHR
Điểm khác biệt cốt lõi
- EMR tập trung vào phạm vi một cơ sở, trong khi EHR kết nối thông tin giữa các tổ chức.
- EHR nhấn mạnh sức khỏe toàn diện, không chỉ dữ liệu y tế.
- Tính di động và khả năng tương tác là yếu tố nổi bật của EHR.
EMR là hệ thống nội bộ, còn EHR là mạng lưới chia sẻ thông tin y tế toàn diện.
EMR và EHR, cái nào tốt hơn?
EHR thường được xem là phiên bản nâng cấp của EMR nhờ khả năng chia sẻ dữ liệu giữa các cơ sở y tế. Điều này giúp theo dõi điều trị tốt hơn và cung cấp bức tranh toàn diện về sức khỏe bệnh nhân. Trong khi đó, EMR chỉ phục vụ nhu cầu nội bộ của một đơn vị. Để EHR hoạt động hiệu quả, các cơ sở y tế cần xây dựng EMR có khả năng xuất dữ liệu theo chuẩn như HL7 hoặc DICOM.

Hiện nay, xu hướng sử dụng EHR ngày càng tăng, giúp minh bạch hóa thông tin và giảm sai sót y tế. Bên cạnh đó, PHR (Personal Health Record) – hồ sơ sức khỏe cá nhân do bệnh nhân quản lý – đang nổi lên như công cụ trao quyền cho người dùng. Chuẩn HL7 sẽ đóng vai trò quan trọng trong việc thống nhất ngôn ngữ kỹ thuật số, tạo ra mạng y tế kết nối, nơi mỗi bệnh nhân sở hữu hồ sơ đầy đủ, giảm chi phí và tăng hiệu quả điều trị.
Kết luận
EMR và EHR đều đóng vai trò quan trọng trong ngành y tế, nhưng chúng phục vụ các mục đích khác nhau. EMR là công cụ nội bộ hiệu quả, trong khi EHR mở ra khả năng kết nối và chăm sóc toàn diện. Việc chuyển đổi sang EHR không chỉ cải thiện chất lượng chăm sóc mà còn tăng cường sự phối hợp giữa các nhà cung cấp và trao quyền cho bệnh nhân. Tương lai của y tế nằm ở sự phát triển của các hệ thống EHR tương tác, hiệu quả và lấy con người làm trung tâm.
Việc chuyển đổi sang EHR không chỉ cải thiện chất lượng chăm sóc mà còn tăng cường sự phối hợp giữa các nhà cung cấp và trao quyền cho bệnh nhân. Ví dụ, các phần mềm quản lý phòng khám như Bacsi247 đang hỗ trợ tích hợp EMR và EHR, giúp tối ưu hóa quy trình và nâng cao trải nghiệm y tế.